Quand un patient souffre de douleur chronique et qu’on augmente la dose d’opioïdes pour soulager la douleur, mais que la douleur empire… que se passe-t-il ? Beaucoup de médecins pensent à une tolérance : le corps s’habitue, il faut plus de médicament. Mais ce n’est pas toujours ça. Parfois, c’est quelque chose de plus surprenant, presque paradoxal : l’hyperalgésie induite par les opioïdes (OIH). Et ce n’est pas une rareté. Dans les cliniques de douleur, elle est sous-diagnostiquée, mal comprise, et souvent mal traitée - ce qui pousse les patients vers des doses encore plus élevées, et une détérioration encore plus rapide.
Qu’est-ce que l’hyperalgésie induite par les opioïdes ?
L’hyperalgésie induite par les opioïdes, c’est quand les opioïdes, au lieu de calmer la douleur, la rendent plus intense. C’est une réaction inverse à ce qu’on attend. Le patient a une douleur d’origine - par exemple une lombalgie ou une névralgie - et, après plusieurs mois ou années de traitement, il commence à ressentir une douleur plus large, plus forte, parfois même dans des zones où il n’avait jamais mal avant. Il peut devenir sensible à des stimuli normaux : une légère pression sur la peau, un vêtement qui frotte, une brise fraîche… tout devient douloureux. C’est ce qu’on appelle l’allodynie.
Ce n’est pas un effet secondaire mineur. Des études cliniques, comme celle de Stanford (NCT00246532), ont montré que cette réaction est dose-dépendante : plus la dose augmente, plus la sensibilité à la douleur s’aggrave. Et ce n’est pas lié à la dépendance ou au sevrage. Un patient peut être stable, sans signes de retrait, et pourtant voir sa douleur exploser simplement parce qu’on a augmenté sa morphine ou son oxycodone.
Tolérance ou hyperalgésie ? La confusion courante
La tolérance, elle, c’est différent. C’est quand le corps s’habitue à la dose, et qu’il faut augmenter la posologie pour obtenir le même effet analgésique. Mais la douleur reste localisée. Si un patient a mal au dos, il continue à avoir mal au dos - pas ailleurs. Et quand on augmente la dose, la douleur diminue. C’est logique. C’est normal.
L’hyperalgésie, elle, est illogique. La douleur s’étend. Elle change de nature. Elle devient plus diffuse, plus nerveuse, plus brûlante. Et surtout : elle s’aggrave quand on augmente la dose. C’est là le premier indice clinique majeur. Si un patient dit : « Plus je prends de médicaments, plus je souffre », c’est un signal d’alarme. Ce n’est pas de la tolérance. C’est peut-être de l’hyperalgésie.
Comment le diagnostiquer ? Les signes à repérer
Il n’y a pas encore de test sanguin ou d’IRM pour confirmer l’OIH. Le diagnostic repose sur l’observation clinique. Voici les cinq indices les plus fiables :
- La douleur s’aggrave avec l’augmentation de la dose - c’est le signe le plus spécifique.
- La douleur se propage à de nouvelles zones - par exemple, d’une hanche à l’aine, au genou, puis à la jambe opposée.
- Apparition d’allodynie - la peau devient hypersensible au toucher, au vent, aux vêtements.
- Changement de qualité de la douleur - d’une douleur sourde, profonde, on passe à une douleur électrique, brûlante, lancinante.
- Amélioration après réduction de la dose - si en baissant la posologie (même légèrement), la douleur diminue, c’est un très bon indicateur d’OIH.
Les patients qui développent une hyperalgésie rapportent souvent qu’ils « ne comprennent pas » pourquoi ça va mal. Ils ont suivi les recommandations, pris leurs médicaments comme il faut, et pourtant ça empire. C’est frustrant. Et c’est souvent mal interprété comme une progression de la maladie - une hernie qui s’aggrave, une arthrose qui avance - alors que la cause est iatrogène : le traitement lui-même en est responsable.

Les pièges du traitement
Le pire, c’est quand on réagit mal. Si on pense à une tolérance, on augmente la dose. Et ça aggrave l’hyperalgésie. C’est un cercle vicieux : plus on prend, plus on a mal, plus on prend… jusqu’à ce que le patient soit coincé dans une spirale de médicaments, de douleur, et de désespoir.
Des études, comme celle publiée par Medsafe en 2021, montrent que cette confusion est fréquente. Dans les cliniques de douleur, jusqu’à 30 % des patients en traitement opioïde à long terme pourraient avoir une hyperalgésie non diagnostiquée. Et ce n’est pas un problème de « mauvais patients » ou de « dépendance » - c’est un phénomène neurobiologique réel.
Des mécanismes comme l’activation des récepteurs NMDA, la libération de dynorphine dans la moelle épinière, et l’activation des cellules gliales (les « gardiens » du système nerveux) sont impliqués. Ce sont des processus que les opioïdes déclenchent à long terme - et qui rendent le système nerveux hyperexcitable. C’est comme si les câbles de la douleur devenaient trop sensibles, et que chaque petit signal était amplifié.
Que faire quand on suspecte l’hyperalgésie ?
La première chose à ne pas faire : augmenter la dose. La seconde : arrêter brutalement. Les deux sont dangereux.
La bonne approche, c’est une réduction progressive, accompagnée d’un changement de stratégie. Voici ce qui fonctionne dans la pratique :
- Réduire doucement la dose d’opioïde - par exemple, -10 % toutes les 2 semaines. Pas de sauts. Pas de sevrage brutal.
- Changer d’opioïde - passer d’un agoniste mu (comme la morphine) à un agoniste delta ou kappa, ou à un opioïde avec une action NMDA (comme le méthadone ou le tramadol). Certains opioïdes ont moins tendance à induire l’hyperalgésie.
- Ajouter un antagoniste NMDA - la kétamine à faible dose (par voie orale ou transcutanée) a montré des résultats prometteurs pour réduire la sensibilité à la douleur. Ce n’est pas un traitement de première ligne, mais dans les cas résistants, c’est une piste sérieuse.
- Intégrer des approches non opioïdes - anticonvulsivants (gabapentine, pregabalin), antidépresseurs (duloxétine, amitriptyline), thérapie physique, stimulation nerveuse, et surtout, rééducation cognitive du traitement de la douleur.
Un patient que j’ai suivi en consultation - un mécanicien de 52 ans avec une lombalgie chronique - avait été traité pendant 5 ans avec des doses croissantes d’oxycodone. Il avait des douleurs dans les deux jambes, les pieds, les mains… il ne pouvait plus porter ses outils. On a réduit son oxycodone de 60 mg à 15 mg en 3 mois. On a ajouté du pregabalin et une séance de thérapie cognitivo-comportementale par semaine. En 6 mois, il a retrouvé 70 % de son fonctionnement. Il n’a plus besoin de cette dose élevée. Il ne souffre plus de la même manière.
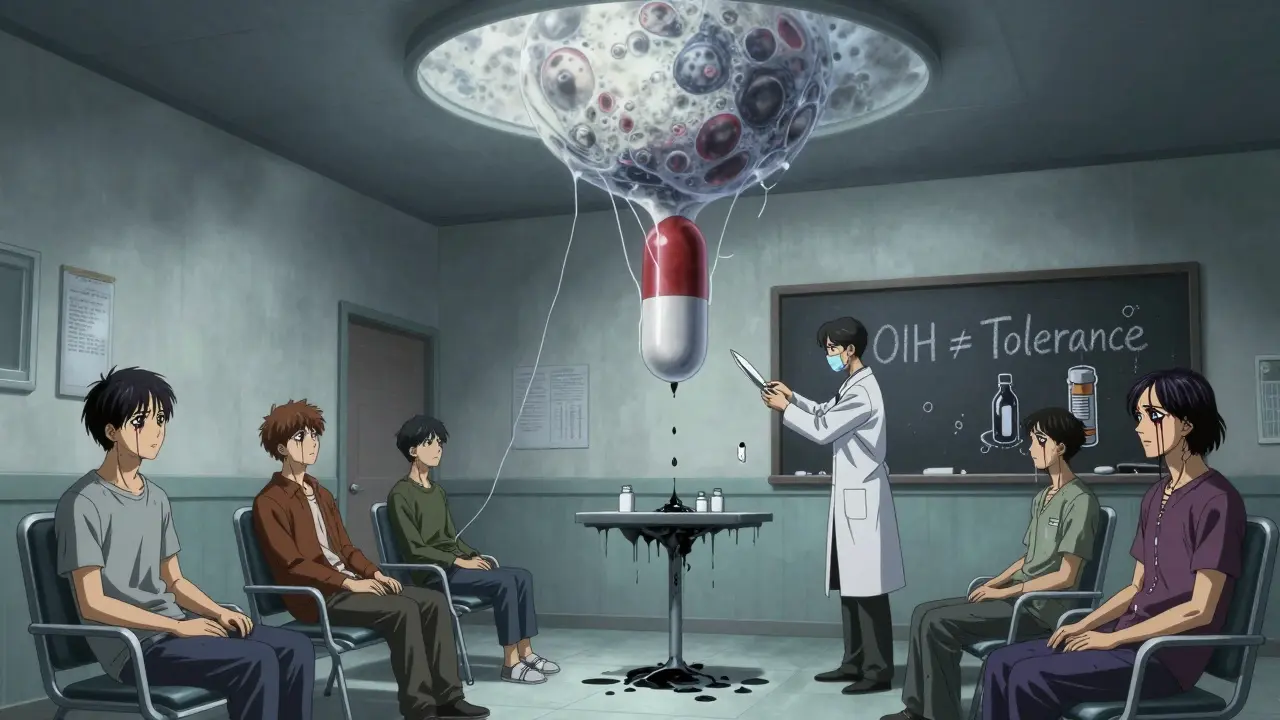
Le changement de paradigme
Les recommandations internationales évoluent. L’Agence nationale de sécurité du médicament en Nouvelle-Zélande (Medsafe), l’FDA aux États-Unis, et l’EMA en Europe ont tous renforcé les avertissements contre l’usage chronique des opioïdes pour les douleurs non cancéreuses. En 2021, la France a aussi mis à jour ses guides : les opioïdes ne sont plus recommandés en première ligne pour les douleurs chroniques.
Et pour cause : les données montrent que sur le long terme, ils ne fonctionnent pas mieux qu’un placebo pour la douleur non cancéreuse - et ils augmentent le risque de complications comme l’hyperalgésie, la dépendance, les overdoses, et les hospitalisations.
Les cliniques de douleur les plus avancées ont déjà intégré des protocoles de dépistage. Elles demandent aux patients de dessiner leur douleur à chaque visite. Elles notent les changements de localisation, de qualité, et la relation avec la posologie. Elles utilisent des tests sensoriels simples : une brosse douce, un pic à glace, une pression avec un algomètre. Ce n’est pas compliqué. Ce n’est pas cher. Mais ça change tout.
Quel avenir pour la gestion de la douleur ?
Dans cinq ans, on ne traitera plus la douleur chronique comme on le faisait en 2015. On ne partira plus du principe que « plus de morphine = plus de soulagement ». On commencera par évaluer la sensibilité du système nerveux. On proposera des traitements qui apaisent le système nerveux, pas qui le noient.
L’hyperalgésie induite par les opioïdes n’est pas une maladie. C’est une erreur de traitement. Et elle est évitable. Il suffit de la reconnaître à temps.
Comment savoir si la douleur qui empire est due à l’hyperalgésie ou à la progression de la maladie ?
Si la douleur change de nature (devient plus brûlante, électrique, diffuse) et s’étend à des zones où il n’y avait pas de douleur avant, c’est un signe fort d’hyperalgésie. La progression d’une maladie (comme une arthrose ou une hernie discale) se fait généralement de manière lente et localisée. L’hyperalgésie, elle, apparaît souvent après un changement de dose, et elle réagit bien à une réduction des opioïdes. Un dessin de douleur à chaque consultation permet de repérer ces changements.
L’hyperalgésie peut-elle disparaître après l’arrêt des opioïdes ?
Oui, souvent. Dans de nombreux cas, après une réduction progressive et bien encadrée des opioïdes, la sensibilité à la douleur revient à la normale en quelques semaines à quelques mois. Ce n’est pas une lésion permanente du système nerveux - c’est une hyperactivité réversible. Mais il faut du temps, et un accompagnement adapté. L’arrêt brutal peut aggraver les symptômes.
Les opioïdes sont-ils totalement interdits pour les douleurs chroniques ?
Non, mais leur usage est fortement restreint. Ils sont réservés aux cas où les traitements non opioïdes ont échoué, et uniquement à court terme ou en cas de douleur cancéreuse. Pour les douleurs non cancéreuses chroniques, les guidelines internationales recommandent d’abord les traitements non médicamenteux (kinésithérapie, thérapie cognitive, stimulation nerveuse) et les médicaments non opioïdes (antidépresseurs, anticonvulsivants, anti-inflammatoires).
Quels médicaments peuvent remplacer les opioïdes dans le traitement de la douleur chronique ?
Plusieurs options existent : la gabapentine ou le pregabalin pour les douleurs nerveuses, la duloxétine ou l’amitriptyline pour les douleurs associées à la dépression ou au stress, les anti-inflammatoires non stéroïdiens (à utiliser avec prudence), et les traitements non médicamenteux comme la thérapie cognitivo-comportementale, la stimulation électrique transcutanée (TENS), ou la rééducation motrice. La kétamine à faible dose est aussi utilisée en clinique spécialisée pour les cas résistants.
Pourquoi l’hyperalgésie est-elle si peu connue des médecins généralistes ?
Parce que les manuels de médecine ont longtemps mis l’accent sur la tolérance et la dépendance, et qu’ils n’ont pas bien intégré l’hyperalgésie comme entité distincte. De plus, les études cliniques sur l’OIH sont complexes à mener : il faut des tests sensoriels précis, un suivi long, et des outils de mesure validés. Ce n’est qu’au cours des 10 dernières années que les données se sont accumulées. Les médecins généralistes n’ont pas toujours été formés à ces nuances. Mais cela change rapidement.

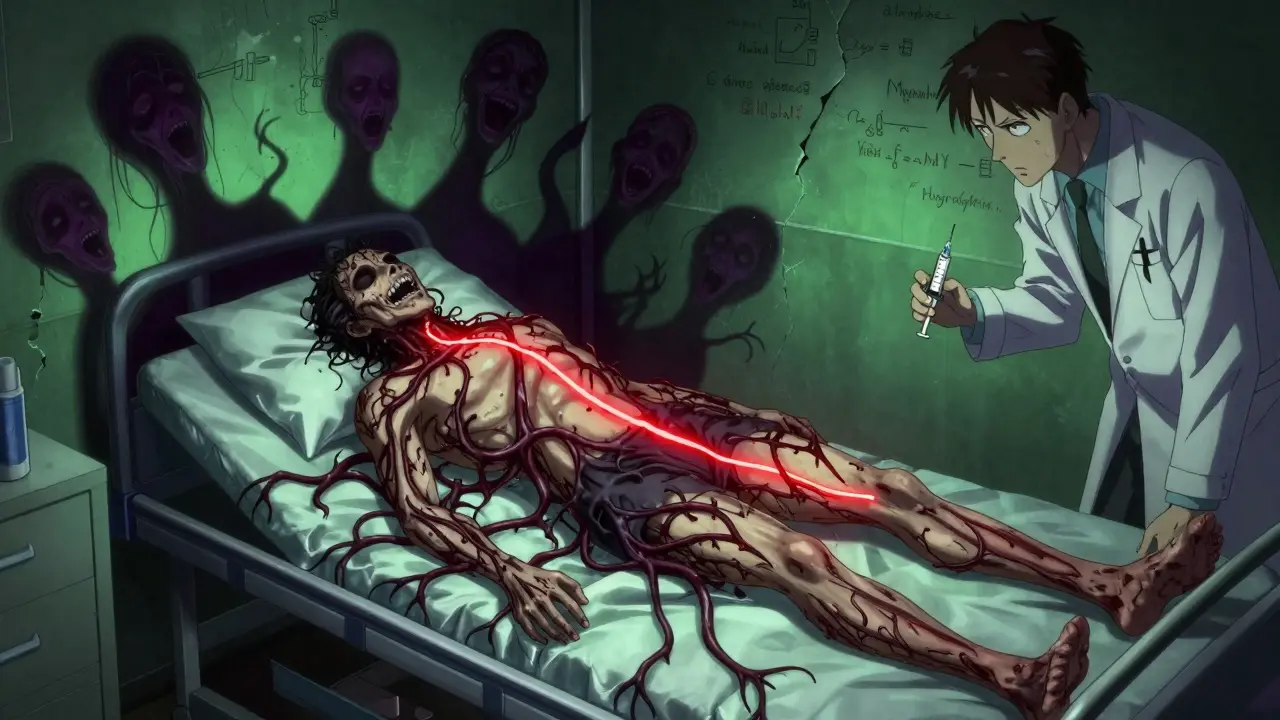






Commentaires (13)
Delphine Lesaffre
février 8, 2026 AT 14:26Je suis kiné et je vois ça tous les jours. Un patient qui venait avec une lombalgie bénigne, on lui a mis de l’oxycodone, et au bout de 2 ans, il avait mal à la main gauche, aux orteils, et il disait que son pull le brûlait. On a baissé la dose, et en 3 mois, il a retrouvé sa vie. C’est fou comment on passe à côté de ça.
Personne ne veut admettre que le traitement peut être la cause. On préfère dire « c’est normal que ça empire avec l’âge ».
On a tous besoin de comprendre que moins, c’est parfois plus.
corine minous vanderhelstraeten
février 10, 2026 AT 10:09Oh encore un article qui culpabilise les médecins et glorifie les patients qui veulent juste des cachets pour ne pas avoir à bouger.
Je parie que ce mec qui a réduit sa dose, il a juste arrêté de travailler et il attend que la France le nourrisse.
Les opioïdes, c’est pas un luxe, c’est un droit pour ceux qui souffrent vraiment. Pas besoin de faire de la psychologie de salon.
Katelijn Florizoone
février 10, 2026 AT 15:47Je tiens à souligner la précision du texte : l’hyperalgésie induite par les opioïdes n’est pas une illusion, ni un effet de la suggestion. C’est un phénomène neurophysiologique bien documenté, avec des marqueurs biologiques. L’activation des cellules gliales, la libération de dynorphine, l’effet NMDA - tout cela est reproductible en laboratoire.
Le problème, c’est que les protocoles cliniques restent figés dans les années 2000. Il faut former les généralistes, pas juste les spécialistes.
Et surtout, il faut arrêter de confondre douleur et dépendance. Ce sont deux choses totalement distinctes.
ebony rose
février 10, 2026 AT 19:22J’ai vécu ça. J’ai été traitée pendant 4 ans avec des doses croissantes. J’ai perdu mon travail. Mon mari m’a quittée. J’ai cru que j’étais folle. Puis un jour, une neurologue m’a demandé : « Et si c’était les médicaments qui te faisaient mal ? »
Je l’ai regardée comme si elle venait d’une autre planète.
On a réduit. Et en 6 mois, j’ai retrouvé la sensation d’un vent frais sur ma peau… sans douleur.
Je pleure encore en écrivant ça.
Benjamin Piouffle
février 11, 2026 AT 15:23je suis medecin generaliste et je viens de lire cet article en entier (oui j'ai du temps libre) et j'ai juste envie de dire merci
je savais qu'il y avait un truc qui clochait avec certains patients mais j'arrivais pas a mettre le doigt dessus
maintenant j'ai les indices et je vais pouvoir agir
merci encore
Philippe Arnold
février 11, 2026 AT 17:48C’est une révolution silencieuse dans la prise en charge de la douleur. On a trop longtemps cru que la solution était d’ajouter, alors que parfois, il faut retirer.
Je crois fermement que la médecine du XXIe siècle va se construire sur cette idée : moins de médicaments, plus d’écoute.
Et oui, c’est plus difficile. Mais c’est plus juste.
Marie-Claire Corminboeuf
février 12, 2026 AT 15:26Alors je vais être un peu provocateur, mais… si la douleur est une construction mentale, et que les opioïdes amplifient la sensibilité neurologique, alors n’est-ce pas que la douleur chronique est avant tout un échec de la société à accepter la vulnérabilité humaine ?
On cherche à la masquer avec des molécules, alors qu’il faudrait réapprendre à vivre avec l’inconfort.
La kétamine, les antidépresseurs, la TENS… ce sont des palliatifs. Le vrai traitement, c’est la philosophie.
Et on n’en parle jamais.
Paris Buttfield-Addison
février 13, 2026 AT 06:15NON. NON. NON. NON. NON.
Vous allez tous me dire que je suis fou, mais j’ai vu un patient qui a arrêté les opioïdes… et il a eu une crise de larmes en disant : « Je n’ai jamais été aussi en paix ».
Il a pleuré parce qu’il avait retrouvé la sensation de ses pieds sur le sol. PAS PARCE QU’IL AVAIT MAL.
On a perdu l’essentiel : la vie, la sensation, la connexion.
On a transformé la douleur en business.
Et ça me rend malade.
😭
Da Costa Brice
février 14, 2026 AT 04:17Je suis médecin en hôpital de jour pour douleurs chroniques. Je peux vous confirmer : 1 sur 3 patients en traitement opioïde à long terme présente des signes d’OIH.
Et la plupart ne le savent pas.
On a mis en place un protocole simple : à chaque visite, on demande au patient de dessiner sa douleur sur un corps humain blanc.
On compare avec les dessins précédents.
Ça prend 2 minutes. Ça change tout.
Si vous êtes patient, demandez-le. Si vous êtes médecin, faites-le.
Simple. Gratuit. Puissant.
Denise Sales
février 16, 2026 AT 02:53je suis une patiente de 61 ans et j'ai été dans ce cercle vicieux pendant 7 ans
je voulais juste pouvoir dormir
et puis un jour j'ai lu un truc sur internet et j'ai demandé à mon médecin de baisser la dose
il a rigolé
mais j'ai insisté
et maintenant je dors sans médicaments
et je marche dans mon jardin
je ne suis pas guérie
mais je suis vivante
merci pour cet article
Fabien Papleux
février 16, 2026 AT 08:25STOP aux opioïdes pour les douleurs non cancéreuses
STOP à la médecine qui soigne les symptômes sans comprendre la cause
STOP à la culture du « plus de médicaments = plus de soins »
ON A BESOIN DE CHANGEMENT
ET ON L’A DÉJÀ
IL SUFFIT DE LE FAIRE
Fabienne Blanchard
février 17, 2026 AT 06:34Je suis infirmière en soins palliatifs, et j’ai vu des miracles. Pas avec des doses plus élevées, mais avec des doses plus basses. Un patient qui ne pouvait plus toucher sa femme parce que son pyjama le brûlait… on a réduit son morphine de 50 %, ajouté du pregabalin, et trois semaines plus tard, il a demandé à la serrer dans ses bras. Il a pleuré. Elle aussi.
La douleur n’est pas qu’un signal nerveux. C’est un langage. Et parfois, on l’écoute mal.
On a trop confondu l’absence de cris avec l’absence de souffrance.
La vraie douleur, c’est quand on ne peut plus sentir l’amour.
Tristan Vaessen
février 18, 2026 AT 01:03Il convient de rappeler que la présente réflexion, bien qu’érudite et documentée, ne saurait constituer une recommandation de pratique clinique au sens strict du terme. Les décisions thérapeutiques doivent toujours être prises dans un cadre multidisciplinaire, après évaluation individuelle des risques et bénéfices, conformément aux normes déontologiques en vigueur et aux protocoles de l’Académie nationale de médecine.
Par ailleurs, l’usage de termes tels que « cercle vicieux » ou « spirale de médicaments » relève d’une rhétorique émotionnelle non scientifique et pourrait induire en erreur les patients non formés.