Avez-vous déjà remarqué une modification subite de vos yeux sans raison apparente ? Pour les personnes touchées par la Maladie Orbitaire Thyroïdienne, ce n'est pas une simple curiosité passagère. C'est un changement souvent alarmant qui peut transformer complètement le visage et la qualité de vie. Cette condition auto-immune, souvent appelée ophtalmopathie de Basedow, ne se limite pas à des paupières gonflées. Elle représente un conflit intérieur où votre propre système immunitaire attaque les tissus derrière l'œil.
Jusqu'à récemment, les médecins devaient attendre que l'inflammation s'apaise naturellement pour agir, laissant les patients vivre avec un regard fixe ou des douleurs intenses pendant des mois. Aujourd'hui, la donne a changé. Avec l'avènement de nouvelles thérapies ciblées, nous assistons à une véritable révolution dans la prise en charge. Comprendre cette maladie est essentiel, non seulement pour soulager les symptômes physiques, mais aussi pour maîtriser l'anxiété liée à l'apparence et à la fonction visuelle.
Comprendre la Maladie Orbitaire Thyroïdienne
Pour beaucoup, la connexion entre la thyroïde et les yeux reste floue. En réalité, le lien est direct et biologique. La maladie est une réaction inflammatoire qui touche spécifiquement le tissu adipeux et les muscles situés dans l'orbite osseuse, autour du globe oculaire. Selon l'Endocrine Society, environ 90 % des cas sont associés à une hyperthyroïdie de type Maladie de Graves. Cela signifie que si vous souffrez d'un problème thyroïdien connu, vous êtes statistiquement plus exposé.
Cependant, il ne faut pas attendre des signes cliniques de thyroïde avant de suspecter l'atteinte oculaire. Parfois, les symptômes oculaires apparaissent même avant que la thyroïde ne manifeste des troubles hormonaux majeurs. Le mécanisme exact implique des anticorps, spécifiquement les anti-récepteurs de la TSH, qui se fixent sur les cellules orbitaires. Ces récepteurs sont normalement destinés à réguler la production hormonale, mais leur présence dans les yeux crée une boucle d'auto-agression. Résultat : inflammation, accumulation de fluide et prolifération de tissus qui repoussent l'œil vers l'avant.
La Maladie Orbitaire Thyroïdienne est une pathologie chronique rare affectant principalement les adultes entre 30 et 50 ans, bien qu'elle puisse toucher les adolescents et les enfants. Ophtalmopathie de Basedow Orbite oculaire Dérèglement auto-immun (anti-TSHR)Reconnaître les Signaux d'Alerte
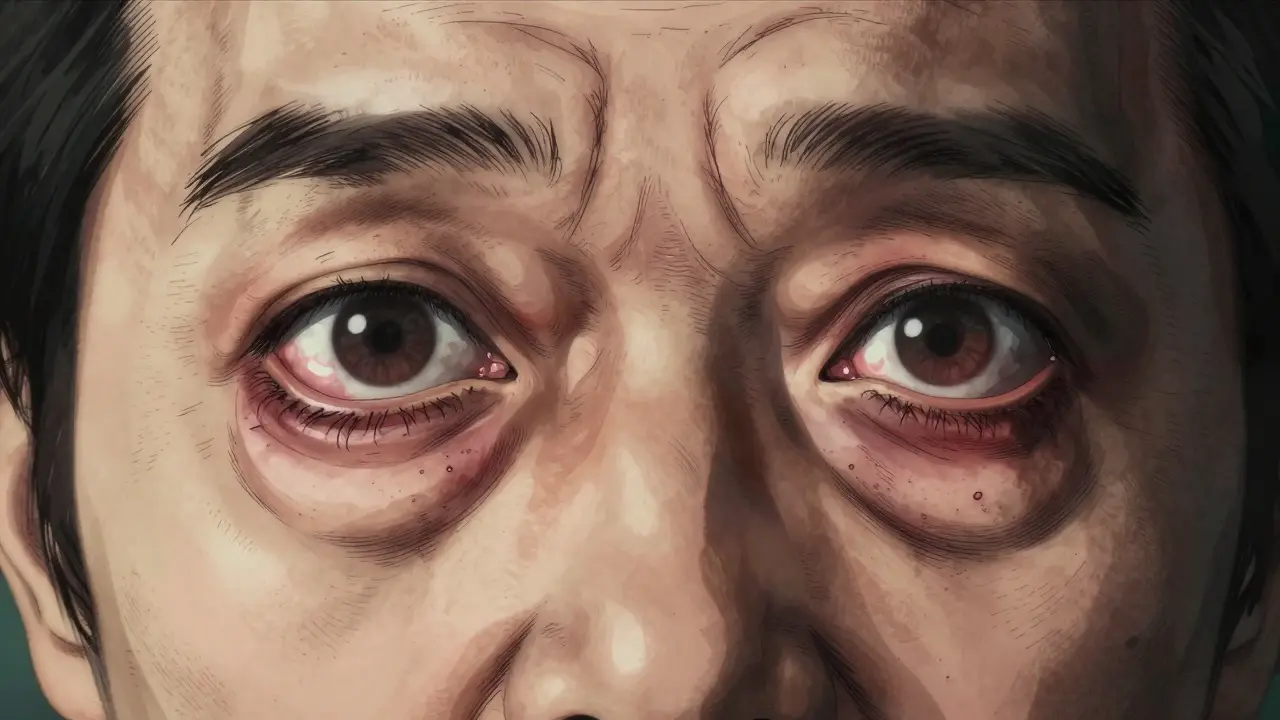
Ne confondez pas cette affection avec de simples allergies saisonnières ou la fatigue accumulée. Les symptômes sont spécifiques et évoluent. Le premier signe visible est souvent le « regard effrayé », provoqué par le retrait des paupières supérieures (rétraction palpébrale). Contrairement à une simple boursouflure matinale, ce gonflement tend à persister toute la journée et s'intensifie au cours des semaines suivantes.
Voyons les indicateurs concrets qui nécessitent une consultation rapide :
- Exophtalmie : L'impression ou la réalité du globe oculaire qui semble sortir de l'orbite. C'est le critère visuel le plus frappant.
- Diplopie : Une vision double, surtout lorsque vous regardez de côté ou vers le haut. Elle survient car les muscles œilont augmentent de volume et perdent leur souplesse.
- Sensations de sable : Beaucoup de patients décrivent une sécheresse intense ou une irritation constante, comme s'il y avait du gravier dans l'œil.
- Photophobie : Une intolérance marquée à la lumière vive, particulièrement le soir.
- Douleurs orbitaires : Une gêne profonde derrière l'œil, aggravée par les mouvements du regard.
Il est crucial de noter que ces symptômes affectent souvent les deux yeux, mais rarement de manière symétrique. Dans 70 % des cas, un œil est beaucoup plus atteint que l'autre. Si vous remarquez ces signes, ne tardez pas. Comme le note l'Hôpital Brigham and Women's, la fenêtre optimale pour l'intervention se situe durant la phase active, généralement les 12 premiers mois suivant l'apparition des symptômes.
Diagnostic : Combinaison de Spécialités
Tenter de gérer cela seul ou attendre trop longtemps peut aggraver la situation, en particulier si l'optique nerveuse est comprimée. Le diagnostic repose sur une approche pluridisciplinaire, associant endocrinologue et ophtalmologiste. Vous aurez besoin de vérifications précises au-delà d'un simple test sanguin de TSH.
L'examen clinique inclut souvent le calcul du « Clinical Activity Score » (CAS). Ce score évalue sept paramètres comme la rougeur, la douleur ou le gonflement des paupières. Un score de 3 ou plus indique une phase active inflammatoire. De plus, l'imagerie devient incontournable. Les scanners ou IRM de l'orbite permettent de visualiser l'hypertrophie musculaire. Typiquement, le muscle rectus médial et le muscle droit inférieur sont les premiers touchés, ce qui aide à confirmer le diagnostic face à d'autres pathologies.
Les dosages biologiques recherchent spécifiquement les anticorps anti-TSHR. Leur taux corrèle souvent avec la sévérité de l'atteinte oculaire chez 75 % des patients. Si l'on ignore ces marqueurs, on risque de traiter uniquement la thyroïde sans s'occuper de l'œil, ce qui est une erreur fréquente chez les généralistes peu informés sur la maladie.
Avancées Majeures dans le Traitement
La gestion de la maladie a franchi une étape charnière récente. Pendant des décennies, les stéroïdes injectables (comme la méthylprédnisolone) étaient l'option principale pour calmer l'inflammation. Bien qu'efficaces pour environ 60 à 70 % des patients, ils présentent des effets secondaires lourds, notamment sur le foie et le métabolisme du sucre. Aujourd'hui, une nouvelle ère thérapeutique s'est ouverte.
| Type de Traitement | Cible Principale | Efficacité Estimée | Remarque Importante |
|---|---|---|---|
| Térotumumab (Tepezza) | Récepteur IGF-1R | 71 % réduction de l'exophtalmie | Traitement ciblé disponible depuis 2020 |
| Corticothérapie IV | Inflammation systémique | 60-70 % de réponse initiale | Risque de toxicité hépatique (15 %) |
| Sélenium | Formes légères | Réduit la progression de 35 % | Utilisé en prophylaxie précoce |
| Chirurgie Orbitaire | Compressions/Défauts | Nécessaire en phase inactive | Solution corrective tardive |
Ce changement majeur réside dans l'approbation du Térotumumab. Approuvé par la FDA dès janvier 2020, ce médicament agit directement sur le mécanisme biologique de la maladie plutôt que de simplement supprimer le système immunitaire globalement. Dans les essais cliniques, 68 % des patients ont vu leur vision double s'améliorer contre 29 % pour le placebo. C'est une avancée considérable pour ceux qui perdaient l'espoir de retrouver une apparence normale.
Le prix reste un facteur d'accès, avec un coût total pouvant atteindre 44 000 $ pour un cycle complet (environ 8 perfusions tous les 3 mois). Cependant, certaines assurances et systèmes de santé commencent à l'intégrer plus largement. Il est également recommandé de continuer la supplémentation en sélénium pour les formes légères, ce qui a démontré une réduction significative du passage à une forme sévère.

La Chronologie Clinique : Phases Actives vs Inactives
Comprendre le timing est aussi important que choisir le bon médicament. La maladie suit une courbe biphasique claire. D'abord, il y a la phase active, dure et inflammatoire, qui peut durer de 1 à 3 ans. C'est le moment critique. Toute tentative de chirurgie esthétique pendant cette période est contre-productive, car l'inflammation va revenir, annulant les résultats.
Une fois l'inflammation stabilisée, on entre dans la phase inactive (ou fibreuse). Le tissu cicatrisé est devenu rigide. C'est ici que la chirurgie corrective prend tout son sens. Des opérations peuvent être nécessaires pour recaler l'œil (décompression orbitaire), corriger la vision double (chirurgie strabologique) ou ramener la paupière à sa position normale (chirurgie des paupières). L'équipe médicale doit respecter cet ordre logique pour éviter des complications graves.
Un facteur aggravant indéniablement la maladie est le tabagisme. Fumer multiplie le risque de développer une forme sévère par 7,7. Arrêter de fumer n'est pas juste un conseil de hygiène générale, c'est une intervention thérapeutique directe. Les études montrent que les fumeurs répondent beaucoup moins bien aux traitements classiques et progressent plus vite vers des dommages permanents.
Vivre avec la Maladie : Impact Psychosocial
Au-delà des chiffres médicaux, il faut parler de la réalité humaine. Sur les forums de patients, plus de 60 % rapportent une anxiété liée à leur apparence. Se promener dans la rue avec un regard « hagard » peut mener à l'isolement social. Les femmes semblent particulièrement affectées par la perception de vieillissement accéléré.
Il est courant de devoir arrêter de conduire temporairement à cause de la diplopie. Certains témoignages mentionnent un délai de six mois avant d'obtenir un diagnostic précis, souvent parce que la maladie est confondue avec de la conjonctivite ou des problèmes sinusaux. Cette incertitude nourrit le stress, qui en retour peut déstabiliser la thyroïde. Trouver un spécialiste référent dans un centre universitaire ou hospitalier est donc vital pour raccourcir ce temps d'attente.
Des applications mobiles comme "TED Tracker" existent désormais pour aider à suivre les scores d'activité clinique et noter les symptômes quotidiens. Cela permet de mieux communiquer avec votre médecin lors des consultations trimestrielles.
Peut-on guérir définitivement de la Maladie Orbitaire Thyroïdienne ?
La maladie elle-même est chronique, mais les phases actives finissent toujours par se stabiliser. On ne « guérit » pas la prédisposition, mais on stabilise l'inflammation. Après la phase inactive, les séquelles visibles peuvent être gérées chirurgicalement. Avec les nouveaux traitements comme le Tepezza, beaucoup de patients retrouvent une apparence presque normale sans chirurgie invasive.
Quels sont les effets secondaires du Tepezza ?
Les effets secondaires les plus courants incluent des crampes musculaires (survenant chez environ 65 % des patients), des nausées et parfois des troubles auditifs temporaires. L'incidence des pertes auditives est estimée autour de 5,7 %. Une surveillance régulière est nécessaire sous traitement, mais pour la plupart, les bénéfices sur la qualité de vie dépassent ces risques.
Est-ce dangereux pour la vue ?
Dans 5 % des cas, la maladie devient sévère et menace la vision par compression du nerf optique. Cela nécessite une urgence absolue (corticostéroïdes ou décompression chirurgicale rapide). Les signes d'alerte sont la perte de vision des couleurs et l'apparition d'une cécité centrale. Un suivi médical strict évite ce scénario.
Puis-je faire sport avec cette maladie ?
Oui, l'activité physique modérée est encouragée pour le bien-être général. Cependant, certains exercices qui augmentent fortement la pression intra-céphalique doivent être surveillés si vous avez une exophtalmie importante. La natation avec lunettes est recommandée pour protéger les cornées souvent exposées et sèches.
Combien de temps dure le suivi médical ?
Le suivi est à vie pour surveiller la stabilité. Même après la phase active, les tissus orbitaires peuvent évoluer lentement. Les consultations sont plus fréquentes au début (tous les 3 mois) puis s'espacent une fois la phase inactive confirmée (tous les 6 mois ou 1 an).





Commentaires (13)
flore Naman
avril 1, 2026 AT 23:42Tout ça semble trés compliqué et triste à la fin......
Marine Giraud
avril 3, 2026 AT 15:41Il est impératif de comprendre la physiopathologie sous-jacente.
L'inflammation orbitaire constitue une menace directe pour la vision.
Les stéroïdes restent un standard mais avec des limites notoires.
Le térotumumab représente une percée significative dans le domaine.
Nous observons une réduction tangible de l'exophtalmie.
La gestion des symptômes nécessite une approche multidisciplinaire rigoureuse.
La phase active doit être distinguée de la phase fibreuse chronique.
Une intervention chirurgicale précoce serait contre-productive et risquée.
Il convient d'évaluer régulièrement les scores cliniques d'activité.
Les patients doivent éviter absolument de fumer durant ce processus.
La surveillance hépatique est requise lors des traitements lourds.
Des complications visuelles sérieuses peuvent survenir sans alerte rapide.
La rééducation oculaire complète souvent le plan thérapeutique global.
Un suivi à long terme garantit la stabilité du résultat clinique.
La qualité de vie retrouve sa place centrale dans l'évaluation finale.
La coordination entre endocrinologue et ophtalmologiste reste clé.
Ne négligez pas les aspects psychologiques de la prise en charge.
C'est ainsi que l'on maximise les chances de réussite thérapeutique.
Sylvie Dubois
avril 3, 2026 AT 22:39Ils ne veulent juste pas que vous sachiez la verité sur ces medicaments chers......... C'est un complot pour vider nos poches !!!
André BOULANGHIEN
avril 5, 2026 AT 05:31J'ai remarqué que beaucoup se sentent seuls face à ce diagnostic difficile.
C'est normal d'avoir peur quand le visage change soudainement.
Mais il faut essayer de garder espoir malgré tout le bruit autour.
Chaque jour apporte son lot d'améliorations possibles pour votre état.
Nous sommes tous là pour vous écouter si besoin se fait sentir.
alain duscher
avril 6, 2026 AT 23:27Bien sûr qu'ils disent que c'est la vérité médicale officielle.
Magalie Jegou
avril 7, 2026 AT 09:46Votre analyse biomédicale ignore les paramètres systémiques sous-jacents.
L'approche monocausale est souvent réductrice dans ce contexte pathologique.
On observe ici des dysfonctionnements immunitaires complexes à déceler.
Il faudrait élargir la perspective diagnostique pour mieux agir.
La littérature récente pointe vers des mécanismes encore obscurs.
lemchema yassine
avril 7, 2026 AT 16:04Faut pas paniquer trop fort pour rien hein mec.
Y a toujours des solutions pour avancer ensemble.
Je pense que le medecin peut bien aider si on est regulier.
Marcel Bawey
avril 8, 2026 AT 19:56Va y a ceux qui prennent les choses trop a la legere apparemment.
Ils pensent tout est resolu par une simple piqure magique.Cela montre un manque de maturité face a la gravite de la situation.
Loïc Trégourès
avril 10, 2026 AT 04:58C'est vrai que la communication avec l'équipe soignante est primordiale pour avancer.
Louise Crane
avril 10, 2026 AT 05:02Arrêtez de faire semblant de comprendre quand vous êtes juste passifs face aux risques.
Elise Combs
avril 11, 2026 AT 12:08Il faut rester fort et continuer de se battre pour sa santé chaque matin.
Vous avez la capacité de transformer cette expérience en force intérieure puissante.
Muriel Fahrion
avril 11, 2026 AT 12:39Ne soyons pas si durs les uns avec les autres sur ce sujet sensible.
L'important est de s'entraider plutôt que de juger les parcours individuels.
mamadou soumahoro
avril 13, 2026 AT 10:04Le consensus médical actuel penche clairement vers une intervention précoce ciblée.
Cette stratégie permet de limiter les séquelles fonctionnelles définitives sur le long terme.
La vigilance reste notre meilleur atout pour naviguer cette période critique.